現在位置 : 健康2 > 人體胃的生理功能與病症 // 優活 健康網 ★ Living Well Website
|
胃的主要生理功能
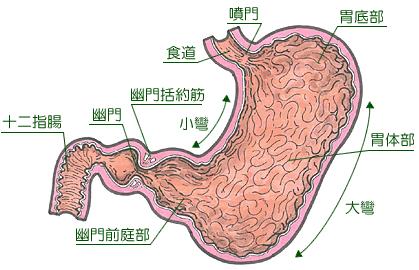
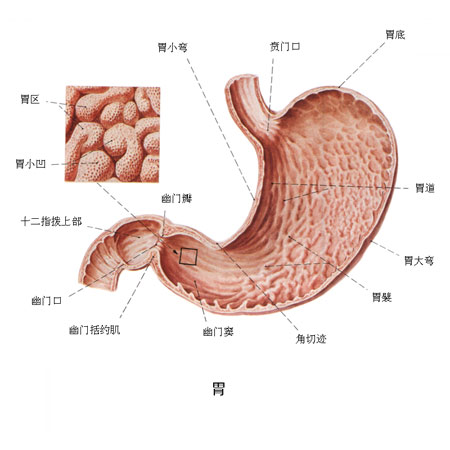
胃有四大主要功能。其一,儲存食物功能,進食時胃底和胃體部的肌肉產生反射性的舒張,而幽門是關閉的。這樣便會暫時停留在胃內進行消化。其二,消化和吸收功能,通過胃的蠕動及胃酸、胃蛋白酶的分泌等對食物進行機械和化學的消化。胃可吸收酒精和少量的水分、絕大部分食物在小腸吸收。其三,分泌功能,胃可分泌胃液及胃泌素,胃動素,生長抑素等。其四,防禦功能,胃的黏膜屏障、胃酸、分泌型免疫球蛋白lgG,lgA以及淋巴組織等,可防止病原微生物及異物的侵入。 胃是消化道中最大的部分,成人的胃容量有3000ml。分賁門、胃底、胃體、胃竇和幽門,其中胃體、胃竇、幽門與食物消化的關係最為密切。
胃的消化功能是依靠機械和化學作用來完成的。食物進入胃後,胃開始運動,胃壁逐漸舒張來受納食物。當食物刺激胃壁,通過中樞神經引起反射性、有規律的胃壁蠕動,將胃內食物進一步磨碎和胃液充分混合,形成粥樣食糜,分批送入十二指腸。胃的完全排空約需4~6h,排空時間的長短與食物的質和量有關。水排空最快,流質飲料較固體飲料快些,固體飲料在胃竇磨碎後,與胃液混合,消化為液狀或半流狀食糜,然後才自胃排出。未消化的固體食物不能通過幽門,從胃竇又推回胃體,重新研磨。胃內食糜量越大,排空越快,當溶液濃度越高,則排空越慢。溶液的pH值小於3.5時,胃的運動就受到抑制。脂肪食物對胃的抑制作用大,蛋白質食物次之,碳水化合物的消化產物對胃的運動基本上不起抑制作用。 胃的化學性消化是由胃液完成的,胃液中含蛋白酶、鹽酸和粘液,其中鹽酸的作用最為重要,它能使胃蛋白酶原變成胃蛋白酶,並造成酸性環境,將食物中大分子蛋白質分解為小分子的和腖,為小腸的進一步分解和吸收做好準備。胃酸入小腸後可刺激胰液、膽汁和腸液的分泌,並有助於小腸對鐵和鈣等物質的吸收。 胃神經對胃的運動和分泌是有密切的關係,兩者相互協同。胃的分泌機理是受神經和體液因素的雙重控制。人在進食時,雖然食物尚未進胃,但看到食物色、香、味時,與食物有關的信號傳入中樞神經,再通過支配胃的傳出神經,引起胃的分泌與運動,當食物在口腔內咀嚼,進行吞咽時,食物直接刺激口腔和食道,再引起胃液的大量分泌。但當神經和體液的調節受到破壞或任何一方過強過弱時,都可引起胃活動與分泌的失調,臨床上就出現病理狀態。 |
|
胃的病變
消化系統是最容易反映人體病態的一個系統。當內外因素使胃的生理功能發生失調時,胃的消化紊亂,逐漸形成疾病。胃的疾病種類繁多,症状複雜,對飲食的療效也有不同的看法,正如對胃腸疾病的病因學也有不同的看法一樣。一種食物可能對一些病人有療效,但對另一些病人會出現過敏反應。有些胃腸道疾病是精神因素引起的,當病人痛苦、憂慮和失望時,胃的分泌和蠕動都降低,長期緊張、激動會使胃酸分泌增高,胃粘膜發脆,造成糜爛。雖然有些疾病的飲食治療雖不能起決定作用,但如能合理調配,會使症状緩解,病人感覺舒適。以下敘述與飲食有關的疾病。 胃炎
胃炎是指由於各種原因引起的胃粘膜的炎症,臨床上分急性與慢性兩種: 急性胃炎 急性胃炎往往起病急、症状重,並帶有噁心、嘔吐、上腹部不適。原因是由於不潔食物中的細菌或某些素不素而使胃粘膜發生病變。 飲食治療原則:大量嘔吐者暫時禁食,略現好轉時,由於失水多,宜少量多次喝水,每次ml,緩解脫水現象和加速毒素排泄,然後先給米油湯、藉粉、杏仁茶、米東加牛奶等流質飲料,以保護胃粘膜,再逐步過渡到蒸蛋羹、薄面片。少用脂肪及脹氣食物。 慢性胃炎 慢性胃炎是我國常見病和多發病。根據胃鏡檢查與胃粘膜活組織檢查等證明,慢性胃炎占受檢總數37~75%左右。慢性胃炎中以淺表性胃炎與萎縮性胃炎最為常見,有時臨床上兩種病變同時存在。慢性胃炎的臨床症状是由於胃功能失調後的多種因素引起的。因此,只依據胃粘膜病變的輕重程度並不能與病人所具備的症状完全一致,尤其當泌酸功能增強和胃裡面動頻繁時,胃部的症状就會加重。 (1)慢性淺表性胃炎我國慢性淺表性胃炎發病率較高,往往是急性胃炎反覆發作後,胃粘膜病變經久不愈所致。因此,與飲食因素亦有關係,如長期飲用對胃有刺激的烈酒、濃茶、咖啡、過量的辣椒等調味品;不合理的飲食習慣以及攝食過咸、過酸與過於粗糙的食物,反覆刺激胃粘膜。另外,營養素的缺乏也是一個重要的因素,蛋白質和B族維生素長期缺乏,使消化道粘膜變性。 淺表性胃炎因伴有高酸和胃蠕動頻繁,故多數病人在中上腹部有飽悶感或疼痛、食慾減退、噁心、嘔吐、反酸、燒心、腹脹等症状。當嚴重破壞胃粘膜、廣泛糜爛時,也可能無症状。淺表性胃炎的病程緩慢,大部分經過合理的治療是可以全愈的。如仍有部分反覆不愈,就會演變為慢性萎縮性胃炎。 (2)慢性萎縮性胃炎慢性萎縮性胃炎的特點是胃腺體萎縮、粘膜皺壁平滑、粘膜層變薄、粘膜肌增厚。由於腺體大多消失和胃的分泌功能低下,鹽酸、胃蛋白酶和內因子的分泌減少,影響胃的消化功能。因胃的內環境改變而有利於細菌和黴菌的生長,病人常伴有上腹部不適、脹滿、消化不良、食慾減退、貧血與消瘦。如局部組織的再生過程佔優勢時,可發生息肉甚至於轉變為胃癌。 慢性胃炎的飲食治療原則 慢性胃炎的治療原則是高速胃的各項功能。同一疾病在不同病變時,飲食也隨之改變。酸多時要抗酸,應用營養胃壁的藥物和飲食,使胃粘膜細胞、壁細胞獲得再生。酸少時,用刺激胃粘膜細胞的食物,使其分泌。所以飲食治療的特點,應注意以下幾點:①細嚼慢咽,盡量減少胃部負擔與發揮唾液的功能。唾液中有粘蛋白、胺基酸和澱粉酶等能幫助消化,還有溶菌酶有殺菌的能力,阻止口腔細菌大量繁殖,咽入胃後可中和胃酸,降低胃酸的濃度;②溫和食譜,除去對胃粘膜產生不良刺激的因素,創造胃粘膜修復的條件。食物要做得細、碎、軟、爛。烹調方法多採用蒸、煮、炖、燴與煨等;③少量多餐,每餐勿飽食,使胃部負擔不過大。用於稀搭配的加餐辦法,解決攝入能量的不足,如牛乳一杯、餅乾2片、麥乳精一杯、煮蛋一個;④增加營養,注意多給生物價值高的蛋白質和含維生素豐富的食物,貧血病人多給含鐵多的動物內臟、蛋類、帶色的新鮮蔬菜和水果,如西紅柿、茄子、紅棗、綠葉蔬菜;⑤酸鹼平衡,淺表性胃炎胃酸分泌過多時,可多用牛乳、豆漿、塗黃油的烤麵包或帶鹼的饅頭干以中和胃酸。萎縮性胃炎胃酸少時,可多用濃縮肉湯、雞湯、帶酸味的水果或果汁,帶香味的調味品,以刺激胃液的分泌,幫助消化。當慢性胃炎伴有嘔吐和腹瀉等急性症状時,應大量補給液體,使胃部充分休息。當並發腸炎時,食譜中不用能引起脹氣和含粗纖維較多的食物,如蔗糖、豆類和生硬的蔬菜和水果。 |
|
消化性潰瘍
病因學 消化性潰瘍是國內外的常見病,其發病率與地區、種族、生活環境、精神因素都有密切關係。因內報導十二指腸潰瘍比胃潰瘍多。胃潰瘍和十二指腸潰瘍是否出於同一病因,至今尚不清楚,不過消化道潰瘍在以下三點是一致的:①胃酸和胃液,一般高於正常人;②胃粘膜對抗胃酸和胃液的作用減弱;③消化道潰瘍病人與無潰瘍病人相比,有高度的精神緊張和高度的焦慮心情。三個因素單有一項時不會發生潰瘍病,第三個因素也很重要,但往往被人忽視。 國內報導潰瘍病與十二指腸潰瘍病的發病機理有所不同。十二指腸主要由於胃液自身消化而形成潰瘍,而胃潰瘍大多在胃的慢性炎症的基礎上發生。所以,在病理生理及臨床表現上不完全一致。十二指腸潰瘍的發病率比胃潰瘍多,約為2.0~5.6:1。 胃潰瘍 正常的胃粘膜不會發生潰瘍。胃潰瘍一身受發生在慢性胃炎經久不愈時,有人認為當幽門括約肌功能紊亂時,引起胃排空延緩或膽汁反流入胃,造成胃酸分泌增多,胃液中鹽酸超過一定酸鹼度(pH<4),胃粘膜的蛋白質受到胃蛋白酶的水解,形成潰瘍。胃潰瘍多發生於小彎和幽門部,後壁較前壁常見,且潰瘍發生的部位不同,出現的症状也不一。胃竇部潰瘍者多伴有高酸與幽門功能失調,患者明顯胃痛、反酸、燒心,因胃排空慢而出現脹滿,食慾減退等症状。 十二指腸潰瘍 十二指腸潰瘍是指胃酸和胃蛋白酶接觸的十二指腸粘膜發生的潰瘍,常出現在幽門的數厘米範圍內,約有90%發生在球部,它是一種慢性和反覆發作的疾病。主要由於迷走神經功能亢進,胃泌素與壁細胞增多,出現胃酸分泌增高,以致形成十二指腸潰瘍。胃潰瘍和十二指腸潰瘍疼痛的規律截然不同,前者出現的規律是「進食、舒適、痛、舒適」,就是進餐後約0.5~1.5h,病人感到很舒適,接著上腹部疼痛發作,直到胃完全排空後,又覺舒適。後者的疼痛規律是:「進食、舒適、痛」,一餐後有1.5~4h不痛,然後發生上腹痛,直到下次進餐後才緩解。這些疼痛是潰瘍病的一般規律,有小部分病人無上腹部病史,在大出血和急性穿乳時才確診。 消化性潰瘍的飲食治療原則 對潰瘍病的藥物治療主要是中和胃酸,保護潰瘍面,使之不繼續受到損害,調節胃的運動功能。在飲食治療方面有各種不同的潰瘍病的飲食方案,從應用牛乳治療、少量多餐及溫和食譜,至今仍有爭論,無統一的看法。 (1)對應用牛乳治療的看法 在1915年Sippy制訂了「Sippy膳」,每小時給活動期的潰瘍病人用100ml牛乳,每天12次,中和胃酸。這種食譜,至今還不時應用。不過近年有人發現這種膳食有刺激胃酸分泌的作用。他們分別給5名潰瘍病病人和5名正常人飲全脂乳、低脂乳。發現食乳後,病人胃酸明顯升高。有些胃潰瘍病學專著認為牛乳對潰瘍病人治療無大利益。但有些醫院還把牛乳當做潰瘍病的一個輔助治療。有人研究了幾個牛乳場的商品牛乳,證明牛乳中前列腺素E2的濃度較高,它有防止潰瘍形成與促進潰瘍癒合的作用,而且牛乳又是液體,應為潰瘍病人的一種良好治療劑。 (2)對少量多餐的溫和食譜(bland diet)的看法根據印度對潰瘍病流行病學的調查,似乎吃玉米、雜糖、豆類等粗糖比白米好,吃白米反而更易患潰瘍病,推測可能與粗糧需要細嚼而增加唾液的分泌有關,唾液中的碳酸氫鹽可中和部分胃酸,因此具有防護作用。但有人對世界各地300多所醫院調查,有3/4醫院經常採用不刺激胃分泌的溫和飲食,根據病情需要,逐步過渡到普通飲食。多數醫院主張進餐次數以每日6次以上最好,但有500所醫院認為有規律的3餐有助於潰瘍癒合,其效力不比多餐差。 潰瘍病是一種慢性病,在病因學上講精神因素是一個重要因素,合理的營養不僅可改善全身狀況,而對大腦皮層功能的恢復亦有良好的效果。因此,潰瘍病在綜合治療中,飲食是一個很重要的環節。 胃潰瘍和十二指腸潰瘍發生的部位和症状有所不同,但飲食治療的原則是相同的,其最終的目的是促進潰瘍癒合和防止潰瘍的複發。凡無併發症的潰瘍病,可採取下列飲食治療原則:①食物須易消化,有足夠的熱量和豐富的蛋白質和維生素。它們能幫助修復受損傷的組織和促進潰瘍面的癒合作用;②免除能發生化學性和物理性刺激過強的食物,如促進胃酸分泌的濃縮肉汁、肉湯、濃茶、濃咖啡、烈性酒、粗糧、韭菜、芹菜、豆芽及過甜、過咸、過酸、過辣的食物;③脂肪能抑制胃酸的分泌,急性潰瘍病的初期,可用牛乳治療,逐漸過渡到增加濃米湯、豆漿、蛋羹及發酵的主食。食譜因人而異,有些人對某些食物於食後感到舒適,但對這些食物有過敏反應的人則不應採用;④烹調方法宜以蒸、煮、炖、燴為主。熏炸、腌、拌的食物不易消化,在胃內停留時間較長,增加胃腸負擔;⑤飽食會使胃竇膨脹,引起胃酸分泌。進食應定時定量、少量多餐,可減少胃的負擔,又可使胃中常有適量的食物以中和胃酸,減少對潰瘍面的不良刺激。吃飯時要細嚼慢咽,保持思想鬆弛。當潰瘍病人出現併發症時,飲食應隨病情而變更。 如病灶出血,出血量達5ml以上時,即可出現大便潛血陽性;出血量在60ml以上時即出現柏油便,伴有腹痛、腹脹、心慌、出汗、頭暈等,此時應禁食。止血後24h給予少量冷流。因禁食並不意味著使胃部休息,少量流質可中和胃酸。食物要少,溫度要低,如給冷牛乳,每小時100ml。待病情穩定,逐漸增加米湯、豆漿、蛋羹。牛乳則作為一種輔助的治療飲食,再過渡到少渣半流、半流和軟飯。 胃切除後的併發症 當潰瘍病症狀頑固,不能緩解,產生各種併發症,無法內科治療,則須外科手術。胃切除後由於解剖結構及生理機能的改變,胃容量大為減少,儲藏、消化、分泌、吸收均受到影響。某些病人在早期會出現胃排空障礙,吻合口梗阻和十二指腸殘端瘺等症状。有些遠期併發症與飲食有密切關係,如傾倒症候群、小胃症候群和營養障礙等分述如下: (1)傾倒症候群正常人由於幽門的控制,胃內食糜能適量與適時地向小腸輸送。胃切除後,由於沒有幽門的控制,胃內食物突然傾入十二指腸和空腸,引起一系列的症状,即傾倒症候群。一般都在飯後不久發作,持續時間長短與食物的性質和容量有關,特別是進食大量甜食更易發生。發生機理目前尚未充分了解,有人認為腸腔過分膨脹,殘胃受機械性的牽拉而引起。也有人認為術後胃變小,食物的排空時間較快,進入腸腔太快,腸腔功能不能適應。高滲食糜引起腸粘膜分泌大量腸液,經酶水解後,滲透壓增加,細胞外液移入空腸內,以維持腸腔內容物與血漿間的等滲,因此血容量減少,周圍血管擴張,血壓降低,引起心率快,心肌缺血,中樞器官缺氧等一系列症状。 (2)低血糖症候群食物迅速進入空腸,葡萄糖吸收增加,體內尚沒有足夠胰島素產生,使葡萄糖不能及時貯存於肝內,所以進食不久,血糖即過度增高,刺激產生過多的胰島素,繼而發生血糖過低。血糖低又刺激腎上腺素大量分泌,產生一系列症状,即低血糖症候群。一般都在飯後1~3h發作,病人極度無力、頭暈、顫抖、心悸、出汗、血糖低於正常。稍進食物,症状即可緩解。 (3)體重的損失食物在胃內不能充分攪拌和與消化液混合,同時消化液分泌減少,殘胃食物進入腸腔太快,引起腸蠕動過速,消化與吸收機能減退,大便次數多,糞內含有未消化的脂肪和肌肉纖維。有時也由於胃切後容積減少,稍進食物,即有飽滿感,或由於病人餐後伴有其它合併症,對包含有厭感和懼怕心理,不敢多食,使總熱量攝入不夠,以致術後病人體重不增甚至下降。 (4)貧血正常情況下,鐵鹽在胃內為鹽酸所溶解,然後在小腸上部吸收。胃切後,胃酸減少,小腸上部蠕動加快,含鐵食物繞過十二指腸。因為鐵主要是在十二指腸吸收,由於鐵吸收減少而引起貧血。 一般醫生、營養師和病人家屬等都比較熟悉潰瘍病膳食的特點,單純考慮選用易於消化的牛乳及其製品,忽略了胃切除後的消化與吸收特點,甚至為了增加體重而採用較多的甜食,如麥乳精、可可、巧克力、牛乳飲料。他們確信這些飲料營養豐富。應是術後的主要食品,甚至在食後發現有不同程度的症状,也不願放棄。這樣,不按營養治療原則,往往適得其反。所以,合理的飲食制度和正確的進餐方式,對預防胃切除病人的各種併發症的發生有很重要的意義。 胃切除後的飲食治療原則 (1)少量多餐 術後宜少量多餐,每日進餐6餐,使胃不空不脹,除個別情況外,儘可能按照供給的餐次與數量,定時定量食用。實踐證明少吃多餐不僅有能控制消化和吸收,而且還可增加總熱量的攝入,預防體重減輕。少吃多餐,由於每次食物限量,不致會引起腸腔過分膨脹,牽引殘胃產生一系列血管收縮症状。限制食物及糖類攝入,亦不致會使血容量增加產生很大的改變。 (2)干稀分食進餐時不用湯與飲料,因流質飲料通過胃腸太快,容易將乾的食物連同液體一起進入小腸。如用飲料,須在餐前或餐後30~45min時飲用,飯後平臥或採用平臥位進餐法,使空腸內容物迴流到殘胃,減少空腸過分膨脹,又可使食物在胃中停留時間長些,通過小腸慢此,促使食物進一步消化與吸收。 (3)限制糖量胃術後初期,由於過多的糖分在腸內可引起腸液的大量分泌,使血容量急劇改變而產生一系列臨床症状。所以,每餐糖類食物應適當限制,最好將單糖、雙糖與多糖食物混食,延長吸收時間,防止「傾倒症候群」的發生。 (4)擴大「溫和膳食」的範圍在胃切術後恢復期中,有些體重不增加,甚至下降,主要原因是病人有懼怕心理,不敢多食。因此,營養素攝入量不夠,不能恢復到術前標準。首先要耐心同病人交流,使他們逐步擴大他們的「溫和膳食」的範圍,敢於吃過去不改吃的食物,如油炸食等,然後逐步地吃正常人的飲食。 |