現在位置 : 健康2 > 預防髖部骨折,補充鈣與維生素D - Pelvis Fracture
|
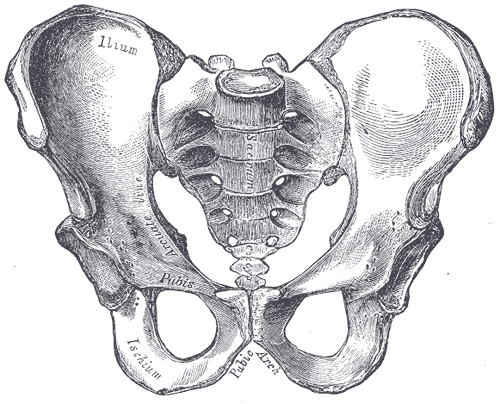
骨盆 (Pelvis)
髖 (又稱腰帶、骨盆)是一個骨骼構造,位於脊椎末端,連接脊柱和股骨,與四足動物的後肢、雙足動物的下肢相連。股骨與腰帶在臀部連接處形成髖關節,它是球窩關節。 |
|
髖部骨折:常見的老人意外傷害
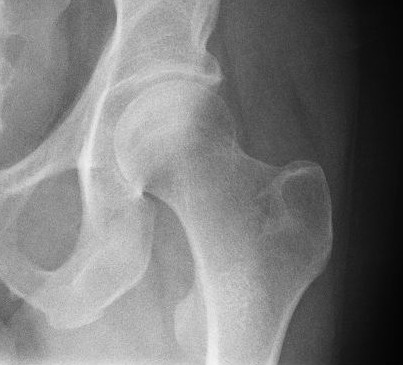
台北市立萬芳醫院 骨科主治醫師 莊太元醫師 隨國內老年人口的增加,在年紀超過五、 六十歲的族群中,只要稍不留心,摔倒之後,就很容易發生骨折。而其中以髖關節的骨折最為常見,女性的發生率約為男性的二至三倍。此外,體重過重、老人癡呆症和帕金氏症,也都是造成髖部骨折的危險因子。而且,目前大家關心的骨質疏鬆症,也會增加骨折的發生率。 90﹪以上的髖部骨折是因為跌倒而發生,其他包括交通意外、高處墜落等,也會造成骨折。因此,一個安全的環境,對於防止髖部骨折甚為重要.日常生活中常發生的地方,譬如廚房、浴室、階梯等處,都必須加裝一些防護措施。如防滑地毯,或是扶手等。 一但發生髖部骨折,大部分病人會感到劇烈疼痛,無法行走,甚至在床上翻身或移動時,也會劇痛難當。依據統計,老人髖部骨折,如果未經適當治療,一年內的死亡率,可以達到20﹪以上。因此,如果老人發生跌倒後無法站立、疼痛的病狀,應就近至醫療院所的急診室骨科或外傷科診治。絕大部分的髖部骨折都需要手術治療。 老人髖部骨折的治療,通常必須先作完整術前詳細的評估後,再實行手術。老人的骨折,手術前身體狀況的評估相當重要,包括糖尿病、高血壓、心臟病…等,必須多加注意之外,更必須注意病人的肝功能、腎功能、營養狀況、和受傷前活動的程度…等等。這類手術雖然對骨科專科醫師而言,是常見而不複雜的手術,但是病人的年紀加上內科疾病,反而是非常重要課題。因此,內科醫師的配合診治, 也是成功治療的關鍵。 髖部骨折在骨科的專業領域上,分為股骨頸骨折、股骨轉子間骨折、和股骨轉子下骨折。手術治療必須使用鋼釘固定,或是人工關節換置,可以立刻改善病人生活品質,並降低死亡率。 不論做復位固定或是人工關節換置手術,大部分這類的手術可在半身麻醉下,一至二小時內完成。若病人無其他疾病,於恢復室半個小時至一個小時觀察後,即可回到病房。手術後若放置引流管, 也可在第二到第三天拔除; 大部分的病人也可以在術後第二天開始使用助行器練習行走,並配合股四頭肌的復健訓練。若沒有其他合併症的發生, 病人可在術後第四天或第五天出院。出院後的門診追蹤,起初的三個月, 每個月觀察傷口並追蹤X光片, 觀察有無內固定鬆脫和骨折癒合的程度等等. 此外,也可以開始使用骨質疏鬆的藥物,包括抑鈣激素,荷爾蒙類藥物, 或是磷酸鹽類藥物等配合鈣片的治療. 其中, 骨折約需三個月到半年骨折才會癒合. 而骨質疏鬆的治療約壹至貳年。 髖部骨折,決不僅是單純的骨骼斷裂,更應視為老人疾病的一種。因此,除治療骨折及骨質疏鬆之外,更應綜合評估老年人生理及心裡狀態。此外家屬的配合及後續的復健治療,也是治療成功的關鍵。而一般日常生活的防護,更是促進老年人健康及生活品質的不二法門。 |
|
您不可不知的老人隱形殺手 - 髋部骨折
台大醫院 健康電子報 2010年 08月 33 期 隔壁阿花嬸昨天去世了,聽說是半年前不小心跌倒造成髖部骨折,出院後就常常躺在床上……。沒錯,髋部骨折是老人跌倒後常造成的嚴重傷害之一,骨折後不但會造成身體活動功能的障礙,甚至會威脅到生命。到底什麼是髋部骨折,引起原因又是什麼,骨折後又該怎麼辦呢? 髋部骨折與跌倒 所謂的髖部骨折是指人體股骨(也就是大腿骨)的股骨頸、股骨粗隆間或股骨粗隆下處的骨折。一旦發生髋部骨折,病人通常會感到患部疼痛、患肢無法負重、移動及變短或呈外翻的現象,而髖部骨折90%是因跌倒引起。根據研究顯示,國內65歲以上老人,有三分之一曾在一年內跌倒過,而跌倒過的老人,有二分之一會再跌倒,且年紀愈大跌倒的機率就愈高。而其中有1%跌倒老人會造成髖部骨折,需住院開刀治療及復健,最後能完全回復功能者卻僅有三分之一。髖部骨折後一年內的死亡率高達12-20%,但髋部骨折並非直接的死亡原因,許多的病人死亡是因為長期臥床造成併發症所引起,如肺炎、尿道感染、靜脈血栓等,因此骨折後應儘早手術治療,讓病人早日下床活動,以避免併發症的產生。 治療與護理 髋部骨折的治療方式包括牽引與手術,基本上醫師會依據病人本身的狀況如年齡、身體狀況,以及骨折後的時間長短與骨折類型來決定治療的方式,有時候為了減輕患肢的肌肉痙攣及疼痛,會於手術前暫時使用皮膚牽引方式處理患肢。手術的方式分為兩種,一為以金屬螺絲釘及鋼板固定,使骨折的兩端接合在一起而逐漸癒合;另一為裝入全髋或半髋人工關節以置換股骨頭、股骨頸、或整個髋關節。 骨折受傷後,身體需要大量的能源來修復斷骨,因此有專家建議老年髖部骨折病人飲食,除了鈣質及維生素D的攝取外,也需要攝取高蛋白食品如牛奶、蛋、肉類,有助於新骨頭骨質的密度形成及骨折部位的復原,但最重要的還是均衡的營養,並避免抽煙、喝酒、喝咖啡,以避免骨質流失。而為了骨折過後能早日回復日常活動功能,規律的復健運動絕對不能少,建議可進行加強肩部、手臂肌肉運動如舉裝水的寶特瓶,以及加強下肢肌力的運動如抬臀運動、直腿抬高運動等。運動的進行應循序漸進,以少量多次為原則,最好每日至少30分鐘可分成早、中、晚進行運動,但若有慢性疾病、體適能不足者,需注意考量個人健康狀況進行運動,不可勉強。 預防跌倒髖部骨折不要來 我們都知道跌倒是老年髖部骨折最大的元兇,因此為了預防跌倒,您不可不知跌倒的危險因素。跌倒的危險因素包括內在因素與外在因素,內在因素有年齡相關的生理機能老化如視力減退、感覺平衡感失調等;疾病如中風、心肌梗塞、貧血、姿位性低血壓等,以及老人長期用藥如降血壓、降血糖、心衰竭用藥等,也會影響活動,容易造成跌倒。因此建議您服用藥物後應先休息30分鐘至1小時,若無頭暈不適再活動,並於平時加強肌肉運動步態訓練,以提升個人的肢體肌力與平衡感。而跌倒外在因素主要指環境,老人跌倒有50%是因環境引起,因此對於容易跌倒的地方如浴室、廁所、廚房、光線昏暗等處,行走時應特別小心,最好保持室內光線充足。另外,門口進出地方、樓梯及通道處也應避免置放障礙物,像書報、雜誌等應妥善收好,浴室內可加裝安全硬質的扶手,樓梯可裝置止滑條等以預防跌倒。 最後,家中若有老人者,假使已跌倒造成髖部骨折,應馬上送醫,讓老人接受妥善的照護,早日下床活動,減少併發症產生,定時規律的運動,以期讓受傷的老人再度擁有日常活動功能的春天。謹記,凡事「預防重於治療」,做好預防跌倒措施,髖部骨折不會來。 參考文獻 1. 楊榮森(2008).老年人的跌倒與骨折預防.台灣老年醫學暨老年學雜誌,3(2),78-90。 2. 劉興華(2004).老年人的髖部骨折.榮總醫訊,8,7-8。 3. 蔡文鐘(2003).增進老年人平衡功能—預防跌倒.老人醫學會會訊,51,16-19。 4. 黎小娟、徐亞瑛(2006).蛋白質攝取在老年骨鬆性髖骨骨折術後的角色.台 灣老年醫學雜誌,2(2),70-81。 5. 黎家銘、陳晶瑩(2005).老人跌倒因素的評估與預防.台灣醫學,9(2), 277-284。 |
|
台灣髖部骨折亞洲居冠,補鈣與維生素D
華人健康網 記者黃曼瑩/台北報導 2013年12月14日 14:31 「卡嚓!」骨折了!年紀愈大,骨骼就會變得疏鬆脆弱,經常因輕微碰撞就會骨折。根據國際骨質疏鬆症基金會最新報告指出,台灣是亞洲,甚至是世界發生髖部骨折比例最高的地區之一。更可怕的是,預估未來,台灣50歲以上人口中,三分之一的女性和五分之一的男性,將因骨質脆弱而發生骨折。 台灣是亞洲,甚至是世界發生髖部骨折比例最高的地區之一。 髖部骨折風險因子多 小心致命併發症 到底髖部骨折是如何發生?骨質疏鬆症、胰島素依賴型糖尿病、類風濕疾病、帕金森氏症、老人癡呆症等,都會增加髖部骨折的機會。常見的髖部骨折包括:股骨頸骨折、股骨轉子間骨折。髖部骨折往往會造成髖部或鼠蹊部嚴重疼痛,無法負重和長短腳。 更嚴重的是,髖部骨折病患無法行走,只能臥床,未來恐產生嚴重致命的併發症包括:肺栓塞、肺炎、褥瘡、泌尿道感染等。根據臨床研究報告指出,老年人髖部骨折後,死亡率高達40%;而5年的存活率只有20%。 全球逾半髖部骨折 將會發生在亞洲 國際骨質疏鬆症基金會首席執行官裘蒂•斯坦馬克(Judy Stenmark)表示,儘管骨質疏鬆症在亞洲地區廣泛存在,並日益成為一大健康威脅,相關的診斷和治療手段以及財政支持仍十分匱乏,將造成極大的人員、社會以及經濟負擔。在過去30年中,大多數亞洲國家髖部骨折的病例均增長了2至3倍,預計到2050年,全世界一半以上的髖部骨折會發生在亞洲。 通常骨密度在30歲時達到了頂峰,30歲以後,如果沒有足夠的營養和定期的鍛煉,骨密度便會逐漸下降,並可能最終導致罹患骨質疏鬆症。因此攝取足夠量的鈣質,以及維生素D,配合定期持續鍛煉,對骨骼健康相當重要。 預防老人髖部骨折守則 預防老人髖部骨折主要從兩方向著手,一是避免骨質的疏鬆,一是減少跌倒風險。 1.補充足夠的鈣質:平時注意攝取足夠的鈣質,並接受適度陽光的照射,如此有助維生素D的生成,可增加骨質。 2.維持適量的運動:透過運動可強化骨骼肌肉,也可以幫助平衡感的維持,減少跌倒的危險。 3.注重居家環境安全:要注意老人的生活起居環境安全,包括可以在浴室裝設扶手臥把,地板使用防滑裝置,注意暴露的電線及家具的擺設以避免碰撞,減少跌倒的危險。 一旦老年人發生骨折,一定要迅速就醫,經由骨科醫師診治;包括症狀、病史、檢查,輔以X光攝影,了解骨折部位的移位及粉碎的程度,再進行適當的治療。 |